
Diabetische Retinopathie ist eine Augenerkrankung, die Menschen mit Diabetes betrifft. Es ist eine Komplikation von Diabetes, die aus einer Schädigung der Blutgefäße im Augenhintergrund (Retina) resultiert. Der Zustand kann bei Personen mit Typ-1- oder Typ-2-Diabetes auftreten.

Die diabetische Retinopathie ist eine der Hauptursachen für Erblindung in der westlichen Welt und tritt bei 90 % der Menschen mit Diabetes auf.
Zur Vorbeugung oder Behandlung dieser Augenerkrankung müssen Blutzucker, Blutdruck und Cholesterinspiegel überwacht und kontrolliert werden. Die Teilnahme an routinemäßigen Augenuntersuchungen durch einen Augenarzt kann helfen, Komplikationen frühzeitig zu erkennen.
Diabetische Retinopathie kann als Folge eines hohen Blutzuckerspiegels auftreten. Dies kann die Netzhaut im Augenhintergrund beeinträchtigen. Die Netzhaut bedeckt die innere Oberfläche am Augenhintergrund und enthält eine Schicht lichtempfindlicher Nervenzellen. Diese Zellen sind dafür verantwortlich, Signale an die Sehzentren im Gehirn zu senden, die dann in Bilder umgewandelt werden.
Die Netzhaut wird durch viele kleine Blutgefäße ständig mit Blut versorgt. Bei diabetischer Retinopathie werden diese Blutgefäße jedoch durch den konstant hohen Blutzuckerspiegel geschädigt. Wenn die Blutzufuhr zur Netzhaut unterbrochen wird, versucht das Auge, neue Blutgefäße zu bilden. Diese neuen Blutgefäße bilden sich nicht richtig und können brechen und in das Auge bluten.
Die auftretenden Schäden können stufenweise von einer leichten bis zu einer schweren diabetischen Retinopathie fortschreiten. Die zwei allgemeinen Kategorien der diabetischen Retinopathie sind:
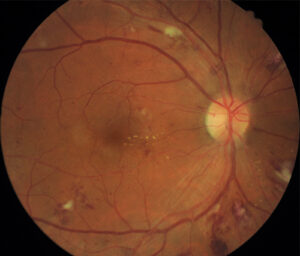
Retina des rechten Auges eines Patienten mit diabetischer Retinopathie
Dies ist das frühe, häufigere Stadium der diabetischen Retinopathie. In diesem Stadium entwickeln sich keine neuen Blutgefäße (proliferieren).
Winzige Ausbuchtungen (Mikroaneurysmen) ragen aus den Blutgefäßen heraus und erscheinen als rote Punkte am Augenhintergrund. Diese Ausbuchtungen sind winzige Blutbereiche, aus denen Flüssigkeit austreten kann, die jedoch möglicherweise keine Symptome verursachen. Im Laufe der Zeit führen signifikantere Veränderungen der Blutgefäße und Blutungen im Auge zu einer schweren NPDR.
Die Netzhaut wird durch viele kleine Blutgefäße ständig mit Blut versorgt. Bei diabetischer Retinopathie werden diese Blutgefäße jedoch durch den konstant hohen Blutzuckerspiegel geschädigt. Wenn die Blutzufuhr zur Netzhaut unterbrochen wird, versucht das Auge, neue Blutgefäße zu bilden. Diese neuen Blutgefäße bilden sich nicht richtig und können brechen und in das Auge bluten.
Die auftretenden Schäden können stufenweise von einer leichten bis zu einer schweren diabetischen Retinopathie fortschreiten. Die zwei allgemeinen Kategorien der diabetischen Retinopathie sind:
In diesem Stadium ist der Zustand fortgeschritten und die beschädigten Blutgefäße haben sich für die Blutversorgung verschlossen. Neue anormale Blutgefäße entwickeln sich in der Netzhaut und können schwach sein. Sie können in den Glaskörper (das gelartige Zentrum des Auges) eindringen und Narbengewebe bilden. Dies kann zu Sehverlust aufgrund einer Netzhautablösung führen, bei der sich die Netzhaut vom Augenhintergrund löst.
Bei der diabetischen Retinopathie sind die Blutgefäße in der Netzhaut am Augenhintergrund geschädigt. In einigen Fällen werden Blutgefäße im Zentrum der Netzhaut (Makula) geschädigt. Aus den Blutgefäßen austretende Flüssigkeit sammelt sich in der Mitte des Auges und verursacht eine Schwellung (Makulaödem).
In den frühen Stadien der diabetischen Retinopathie treten normalerweise keine offensichtlichen Symptome auf. Eines der frühesten Anzeichen einer diabetischen Retinopathie ist eine verminderte Kontrastempfindlichkeit.
Kontrastempfindlichkeit ist die Fähigkeit, die subtilen Unterschiede zwischen Objekten und ihrem Hintergrund zu erkennen. Beispielsweise ist ein dunkles Objekt vor einem hellen Hintergrund (hoher Kontrast) leicht zu unterscheiden. Wenn dieses Objekt auf einem weißen Hintergrund (niedriger Kontrast) heller wird, wird es schwieriger, es zu unterscheiden. Eine gute Kontrastempfindlichkeit ist besonders wichtig bei schlechten Lichtverhältnissen, wie z. B. bei Nachtfahrten.
Wenn der Zustand fortschreitet, können einige der folgenden Symptome auftreten. Es ist wichtig, dass Sie sich an einen Arzt wenden, um dies überprüfen zu lassen.
Frühe Anzeichen einer diabetischen Retinopathie können während des diabetischen Augenscreenings erkannt werden. Sprechen Sie mit Ihrem Arzt, um mehr über das diabetische Netzhautscreening zu erfahren.
Jede Person mit Diabetes ist gefährdet, eine diabetische Retinopathie zu entwickeln, aber einige zusätzliche Faktoren können dieses Risiko erhöhen. Folgende Risikofaktoren sind zu berücksichtigen:
In diesem Bereich wird noch geforscht, um das Potenzial zur Umkehrung der diabetischen Retinopathie zu untersuchen. Derzeit sind Behandlungen verfügbar, um den Zustand zu verlangsamen und zu behandeln, um das Sehvermögen zu erhalten. Das beste Behandlungsergebnis hängt jedoch davon ab, die Erkrankung so früh wie möglich zu erkennen und zu behandeln.
Die Behandlung der diabetischen Retinopathie hängt davon ab, wie weit die Erkrankung fortgeschritten ist. Wenn Sie an einer diabetischen Retinopathie im Frühstadium leiden, kann eine kontinuierliche Überwachung und Behandlung der Erkrankung helfen, das Fortschreiten zu verlangsamen.
Wenn Ihr Zustand weiter fortgeschritten ist, ist eine sofortige Behandlung erforderlich. Einige der verfügbaren Optionen umfassen:
In einigen Fällen wird das Medikament durch Injektion direkt in den Glaskörper des Auges abgegeben. Dies kann zur Behandlung oder Vorbeugung von Makulaödemen verwendet werden, bei denen undichte Blutgefäße eine Schwellung der Makula verursachen. Eine Verbindung namens VEGF hilft beim Wachstum von Blutgefäßen im Auge. Die Injektionen enthalten Anti-VEGF, das hilft, weitere Veränderungen im Auge zu verhindern.
Normalerweise werden die Injektionen einmal im Monat verabreicht, um dann weniger häufig zu beginnen oder zu stoppen, sobald das Sehvermögen stabil bleibt. Es gibt mögliche Nebenwirkungen der Injektionen, einschließlich Beschwerden oder Reizungen und Floater. Es gibt auch mögliche Risiken, einschließlich der Bildung von Blutgerinnseln.
Bei fortgeschrittener Retinopathie können Laser eingesetzt werden. Der Laser wird in das Auge gerichtet, um Ödeme oder anormale Blutgefäße im Auge zu behandeln. Diese Behandlung hilft zu verhindern, dass sich Ihre Sehkraft verschlechtert.
Einige Stunden nach der Behandlung können kurz anhaltende Nebenwirkungen wie verschwommenes Sehen, Lichtempfindlichkeit und Unwohlsein auftreten. Einige mögliche Risiken sind eingeschränkte Nachtsicht, Floater oder ein kleiner blinder Fleck in der Mitte Ihres Sichtfelds.
Normalerweise werden die Injektionen einmal im Monat verabreicht, um dann weniger häufig zu beginnen oder zu stoppen, sobald das Sehvermögen stabil bleibt. Es gibt mögliche Nebenwirkungen der Injektionen, einschließlich Beschwerden oder Reizungen und Floater. Es gibt auch mögliche Risiken, einschließlich der Bildung von Blutgerinnseln.
Bei dieser Operation wird ein Teil der gelartigen Substanz im Auge (Glaskörper) entfernt. Bei ausgedehntem Narbengewebe oder einer großen Menge Blut/Flüssigkeit im Auge kann eine Operation erforderlich sein. Normalerweise werden Sie nach der Operation verschwommen sehen, was Monate dauern kann, bis es wieder normal ist. Zu den möglichen Risiken gehören die Entwicklung eines grauen Stars, eine Netzhautablösung und Flüssigkeitsansammlungen in der Hornhaut.
Die Kontrolle des Blutzuckerspiegels, des Blutdrucks und des Cholesterinspiegels ist für das Leben mit diabetischer Retinopathie unerlässlich. Mehrere Verbesserungen des Lebensstils können vorgenommen werden, darunter:
Versuchen Sie, während der Woche mindestens 150 Minuten Aktivität mit moderater Intensität zu machen. Dies kann eine Aktivität wie ein täglicher Spaziergang sein.
Rauchen kann das Risiko von Komplikationen durch Diabetes einschließlich diabetischer Retinopathie erhöhen. Wenn Sie rauchen, ist es wichtig, einen Entwöhnungsplan zu finden, der für Sie funktioniert.
Die Teilnahme an regelmäßigen Vorsorgeuntersuchungen wie Augenuntersuchungen hilft dabei, Veränderungen oder Symptome in den frühen Stadien zu erkennen. Die Überwachung Ihrer Gesundheit trägt dazu bei, das Risiko weiterer Komplikationen durch diabetische Augenerkrankungen zu verringern.
Wenn Sie plötzliche Veränderungen Ihres Sehvermögens bemerken, wenden Sie sich an Ihren Arzt. Ein frühzeitiges Eingreifen kann helfen, einen Sehverlust zu verhindern.
Eine ausgewogene Ernährung ist wichtig, um ein gesundes Gewicht zu halten und den Blutzucker zu kontrollieren. Der Verzehr von nährstoffreichen Lebensmitteln trägt auch zur Unterstützung der Augengesundheit bei. Nahrungsergänzungsmittel können auch verwendet werden, um Ihre Ernährung und den Bedarf des Auges an bestimmten Mikronährstoffen zu unterstützen.
RetiCap®N wurde entwickelt, um Ihre Ernährung zu ergänzen, um den Bedarf des Auges an bestimmten Mikronährstoffen zu decken. RetiCap®N Nahrungsergänzungsmittel ist kein Ersatz für eine abwechslungsreiche und ausgewogene Ernährung und eine gesunde Lebensweise!